Опыт применения комбинированных препаратов при лечении ринитов и синуситов у детей
Заболеваемость синуситами до настоящего времени достаточно высока. По данным различных авторов, заболеваниями носа и околоносовых пазух страдает от 17 до 22% детского населения. Одним из существенных факторов патогенеза острых
Заболеваемость синуситами до настоящего времени достаточно высока. По данным различных авторов, заболеваниями носа и околоносовых пазух страдает от 17 до 22% детского населения. Одним из существенных факторов патогенеза острых и особенно хронических воспалительных заболеваний носа и околоносовых пазух является нарушение механизма мукоцилиарного транспорта. Это чаще всего связано с отеком слизистой оболочки, избыточным образованием и повышением вязкости носового секрета, что влечет за собой расстройство дренажной, дыхательной, секреторной и обонятельной функций. Наиболее распространенный метод лечения синуситов — пероральное или внутримышечное назначение антибиотиков. Так как поступление антибиотика из кровяного русла в очаг воспаления ограничено, лечение синуситов должно носить комплексный характер.
В первую очередь это должно касаться улучшения вентиляции, а также дренажа околоносовых пазух и носоглотки.
До настоящего времени врачи-оториноларингологи не всегда практикуют назначение включенных в схему терапии больных синуситами адекватных мукорегулирующих препаратов, которые, разжижая густой вязкий секрет и улучшая мукоцилиарный клиренс, способствуют удалению секрета из пазух. Среди препаратов, воздействующих на мукоцилиарную активность, ранее использовались средства, стимулирующие разжижение ринобронхиального секрета, или так называемые муколитики, которые изменяют вязкость секрета, воздействуя на его физико-химические свойства. Речь идет о ферментах (трипсине, химотрипсине и т. д.), которые из-за наличия побочных эффектов в настоящее время не применяются.
Муколитическим действием обладают также препараты, снижающие поверхностное натяжение, т. е. воздействующие на гель-фазу отделяемого и разжижающие как мокроту, так и носоглоточный секрет. К этой группе относится флуимуцил (N-ацетилцистеин), действие которого связано со способностью свободной сульфгидрильной группы N-ацетилцистеина расщеплять межмолекулярные дисульфидные связи агрегатов гликопротеинов слизи, оказывая сильное разжижающее действие и уменьшая вязкость в отношении любого вида секрета: гнойного, слизисто-гнойного, слизистого. Особенность флуимуцила состоит в том, что помимо прямого муколитического действия N-ацетилцистеин обладает мощными антиоксидантными свойствами и способен обеспечить защиту органов дыхания от цитотоксического воздействия метаболитов воспаления, факторов окружающей среды, табачного дыма.
В группе муколитиков большой интерес представляют комбинированные препараты, а именно ринофлуимуцил, в состав которого кроме N-ацетилцистеина, разжижающего секрет, входит симпатомиметик — туаминогептана сульфат, обладающий мягким сосудосуживающим действием и не вызывающий излишней сухости слизистой оболочки. После разрыва дисульфидных мостиков слизь и мокрота теряют вязкость, начинают впитывать в себя воду и мягко удаляются при сморкании, чихании, кашле. Показаниями к применению ринофлуимуцила являются:
Оценка эффективности препарата производилась в группе из 55 пациентов в возрасте от 6 до 14 лет; ринофлуимуцил впрыскивали по одной дозе в каждую половину носа 3-4 раза в день, курс составил 6-7 дней. Состояние детей оценивали по их субъективным ощущениям до и после применения препарата, а также объективным критериям (уменьшение гиперемии и застойных явлений в слизистой оболочке, улучшение носового дыхания, уменьшение слизи, изменение ее реологических свойств).
Уже после 6-8 ингаляций ринофлуимуцила была отмечена положительная динамика.
Результат применения препарата оценивался следующим образом: 70% больных — отлично; 20% — хорошо; 10% — удовлетворительно.
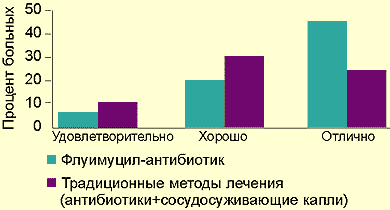 |
| Рисунок. Сравнительные результаты лечения флуимуцилом-антибиотиком ИТ и традиционными методами |
Побочных явлений от применения препарата не отмечено. Достоинство ринофлуимуцила в том, что он воздействует на поверхность слизистой оболочки и, разжижая слизь, уменьшает ее вязкость и способствует продуктивному физиологическому акту очищения полости носа.
Следующий препарат, на который следует обратить внимание, — это флуимуцил-антибиотик ИТ, соединяющий в одной лекарственной форме два компонента: N-ацетилцистеин и тиамфеникола глицинат (тиамфеникол — препарат из группы хлорамфениколов). Спектр антимикробной активности препарата представлен в табл. 1 (Клиническая фармакология антибактериальных препаратов/Под ред. Ю. Б. Белоусова, 1988).
Препарат обладает сочетанным антибактериальным и муколитическим действием и рекомендуется для лечения заболеваний органов дыхания, вызванных бактериальной инфекцией и сопровождающихся образованием густого вязкого секрета. Антимикробная активность тиамфеникола обусловлена его вмешательством в синтез бактериальных белков. Последние исследования показали, что сочетание тиамфеникола и N-ацетилцистеина позволяет препарату сохранять неконъюгированную форму и достигать очага воспаления в концентрациях, достаточных для создания бактерицидного эффекта. Препарат проявляет муколитическую активность в отношении любого вида секрета — слизистого, слизисто-гнойного, гнойного. Флуимуцил-антибиотик ИТ облегчает отделение мокроты и носовой слизи. Препарат эффективен при введении в околоносовые пазухи.
Мы располагаем данными лечения препаратом флуимуцил-антибиотик ИТ у 37 детей, из них у 17 был диагностирован острый гайморит, у 10 — обострение хронического гайморита и у 10 — обострение хронического гнойного гаймороэтмоидита. Контрольная группа пациентов лечилась традиционным методом без применения флуимуцила-антибиотика. Сравнительные данные представлены на рисунке.
Препарат использовался для промывания околоносовых пазух после пункций или после оперативного вмешательства, в том числе после эндоназального вскрытия клеток решетчатого лабиринта. Хорошие результаты были получены уже после 2-3 промываний: улучшилось носовое дыхание, сократился отек слизистой оболочки полости носа, уменьшилось количество секрета, исчез его гнойный характер. Показания и способы применения препарата представлены в табл. 2.
Эффективность флуимуцила-антибиотика ИТ определяется не только антибактериальным воздействием, но и способностью обеспечивать быстрое и полное удаление экссудата, что в свою очередь усиливает антибактериальный эффект.
Литература
Обратите внимание!
Флуимуцил-антибиотик ИТ обладает следующими фармакологическими и терапевтическими свойствами:
Секретолитическое лечение при воспалении дыхательных путей в детском возрасте
В каких случаях показано использование секретолитиков в детском возрасте? Возможно ли назначение секретолитиков при синусите, протекающем на фоне сенсибилизации? Целесообразно ли применение секретолитиков с целью профилактики развития хронического заболев
В каких случаях показано использование секретолитиков в детском возрасте?
Возможно ли назначение секретолитиков при синусите, протекающем на фоне сенсибилизации?
Целесообразно ли применение секретолитиков с целью профилактики развития хронического заболевания?
Острые и хронические заболевания органов дыхания являются наиболее распространенной патологией в детском возрасте. Лечение этих недомоганий всегда было трудной задачей. Течение острых и хронических бронхитов, трахеитов, ларингитов и синуситов, как правило, сопровождается отеком и повышенным образованием слизи.
В комплекс терапевтических мер обычно входит муколитик. Однако до настоящего времени в нашем арсенале имелись либо синтетические препараты, либо сложные микстуры растительного происхождения, имеющие короткий срок использования. Альтернативой этим препаратам может служить препарат синупрет, который производится фирмой «Бионорика» (Германия) и используется за рубежом более 50 лет.
Синупрет является препаратом растительного происхождения с рефлекторным секретолитическим механизмом. Он регулирует секрецию, нормализует вязкость слизи, устраняет мукостаз, тем самым восстанавливая мукоцилиарный клиренс. Снижение вязкости секрета происходит за счет стимуляции секреторных клеток слизистой оболочки, вырабатывающих нейтральные мукополисахариды. Регуляция секреции осуществляется афферентным парасимпатическим путем (вагусный гастропульмональный рефлекс). Синупрет оказывает противоотечное и противовоспалительное воздействие на слизистую оболочку; снижая отек в области соустий околоносовых пазух, он тем самым восстанавливает дренаж и вентиляцию околоносовых пазух. Препарат стимулирует более выраженное и быстрое снижение послеоперационного отека по сравнению с показателями, полученными в контрольной группе.
Синупрет также нормализует защитную функцию эпителия дыхательных путей против экзогенных и эндогенных повреждающих факторов, оказывая положительный эффект на иммунную систему, стимулируя высвобождение интерлейкина 1 и 6, ПГ Е2, усиливает нейтрофильный фагоцитоз. Под его действием увеличивается уровень CD4 (Т-хелперы). Кроме того, препарат (особенно входящие в его состав цветы примулы и трава вербены) обладает антивирусным действием, предотвращая репликацию и ингибируя рост вирусов гриппа А, парагриппа и респираторно-синцитиального.
Показаниями к назначению препарата являются: острый и хронический бронхит и трахеобронхит, острый и хронический синусит, хронический риносинусит и ларингит, хронический фарингит, тубоотит, аденоидит и посттравматический и послеоперационный отек в области ЛОР-органов, кроме того его применение целесообразно для профилактики инфицирования при бронхиальном синдроме, муковисцидозе.
Синупрет выпускается в универсальной пероральной жидкой форме, которую можно использовать и для взрослых, и для детей, а также в виде драже для взрослых. В состав комбинированного жидкого препарата входит водно-спиртовой (19% по объему) экстракт корня генцианы, цветков первоцвета с чашечкой, травы щавеля и вербены, листьев бузины, обладающих различными терапевтическими эффектами (табл. 1).
Таблица 1. Терапевтическое действие компонентов препарата синупрет
В литературе имеются ссылки на потенцирование синупретом антибактериального эффекта при антибиотикотерапии.
Существует мнение о низкой эффективности фитопрепаратов по сравнению с синтетическими средствами, однако ряд зарубежных клинических исследований свидетельствует о схожести эффектов различных субстанций, входящих в состав синупрета и синтетических муколитиков.
Синупрет имеет очень хорошие вкусовые качества, просто дозируется и легко принимается детьми.
Дозирование препарата детям производилось в каплях: до 5 лет по 10—15 капель внутрь три раза в день, с 5 до 8 лет по 25 капель или по одному драже три раза в день, детям старшего возраста и взрослым назначали по 50 капель или по два драже три раза в сутки. Синупрет в каплях детям давали, добавляя в чай, сок или растворяя в воде. Однако капли можно употреблять в неразведенном виде. Драже принимают внутрь не раскусывая, с небольшим количеством жидкости. Длительность применения препарата определялась клинической картиной и динамикой процесса. В среднем, учитывая возможности профилактического эффекта, продолжительность лечения составляла 3—4 недели.
Противопоказания к назначению препарата отсутствуют, так как, по статистическим данным за последние 13 лет, число пациентов с непереносимостью препарата составило 17 из 2561 (0,66%). Количество побочных эффектов от препарата также незначительно (0,8%) и проявляется в виде преходящей гиперемии, временного подташнивания, рвоты, изжоги и диареи. Многолетние испытания по применению синупрета у беременных женщин показали его безопасность при соблюдении инструкции.
Мы провели исследование терапевтической эффективности (ТЭ) муколитика синупрет при лечении больных с различными формами синусита. Комплекс терапевтических мер кроме синупрета включал антибактериальную терапию, при этом чаще всего использовались беталактамные антибиотики (аугментин, ампициллин и цефалоспорины) и линкомицин, деконгестанты (нафтизин, раствор адреналина), пункции верхнечелюстных пазух.
Первую группу составили 30 детей с катаральной формой синусита, не требующие хирургического лечения, без признаков аллергии. Во вторую группу были включены 30 пациентов с аналогичной патологией, протекающей на фоне сенсибилизации преимущественно к бытовым аллергенам. В контрольную группу вошли 20 больных, у которых не было данных за сенсибилизацию. Комплекс их лечения был традиционным: антибиотик и сосудосуживающие капли. Возраст больных — от 5 до 15 лет.
С целью оценки результатов лечения была разработана и использована шкала балльной оценки клинических симптомов заболевания и функционального состояния слизистой оболочки полости носа до начала лечения и по окончании курса терапии. Критерии оценки ТЭ включали: количество выделений, степень затруднения носового дыхания, степень отечности слизистой оболочки полости носа, наличие лихорадки, симптомов интоксикации (головная боль, повышенная утомляемость, бледность кожных покровов и др.), данные рентгенологического обследования, воспалительные изменения в показателях периферической крови, состояние транспортной функции слизистой оболочки носа.
Шкала балльной оценки ТЭ строилась на основе следующих показателей:
1) количество выделений из полости носа оценивали как 1 балл при их отсутствии, 2 балла — при умеренном их количестве, 3 балла — при наличии обильного отделяемого;
2) отсутствие затруднения носового дыхания определялось как 1 балл, при умеренной степени — 2 балла, при выраженном затруднении — 3 балла;
3) степень отечности устанавливалось по риноскопической картине — при незначительной степени отечности ставили 1 балл, при умеренной его степени — 2 балла, при выраженном отеке — 3;
4) отсутствие лихорадки обозначалось как 1 балл, наличие субфебрильных цифр температуры тела — как 2 балла, повышение температуры тела выше 37,5оC — как 3 балла;
5) отсутствие симптомов интоксикации оценивалось в 1 балл, наличие умеренной выраженности этих симптомов — в 2 балла, выраженная степень интоксикации — 3 балла;
7) отсутствие воспалительных изменений в показателях периферической крови — 1 балл, наличие умеренных изменений — 2 балла, выраженные изменения — 3 балла;
 состояние транспортной функции слизистой оболочки полости носа оценивалось по Воячеку с использованием угольного порошка, при I степени — 1 балл, при II — 2 балла, при III — 3.
состояние транспортной функции слизистой оболочки полости носа оценивалось по Воячеку с использованием угольного порошка, при I степени — 1 балл, при II — 2 балла, при III — 3.
Общее состояние больного при поступлении в стационар определялось путем суммирования баллов по шкале оценки ТЭ. Таким же образом оценивали состояние больного перед выпиской. Для получения более наглядной картины действия муколитика синупрета мы использовали разработанный нами индекс тяжести состояния, который вычислялся методом деления суммы баллов, полученных при оценке общего состояния больного, на число больных в группе. В табл. 2 представлены индексы тяжести клинического состояния больных наблюдаемой и контрольной групп до начала лечения и после него.
Таблица 2. Индекс тяжести состояния больных наблюдаемой и контрольной групп до лечения и после в значениях Jgc
Из нее видно, что результативность лечения в первой и второй группах значительно выше, чем в контрольной, в комплексе лечения которой отсутствовал синупрет. При сравнении значения индекса тяжести состояния до и после лечения в первой, второй и контрольной группах получается, при математической обработке с использованием критерия Стьюдента, достоверная разница (p
Новые возможности местной терапии аденоидитов у детей
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный и ранний школьный периоды) лидирующее положение среди заболеваний ЛОР-органов у детей занимают патологические изменения аденоидных вегетаций. Прослеживается отчетливая тенденция к росту данной патологии: в 1960-е гг. XX в. гипертрофия глоточной миндалины встречалась у 4–16% детей, в 1970–80 гг. у 9,9–29,2%, а в 1999 г. ее доля выросла до 37–76% (F. Levy, 1999; Э. Г. Нейвирт, С. М. Пухлик, 2000).
В 32,8% случаев аденоидные вегетации сопровождаются воспалительным процессом (Г. Д. Тарасова, Л. С. Страчунский, 2000), т. е. имеет место аденоидит (острый или хронический), что может быть причиной возникновения, рецидивирования и хронизации заболеваний верхних и нижних дыхательных путей. По другим данным, аденоидит встречается почти у половины (43,8%) дошкольников.
Одна из возможных причин этого — бактериальная обсемененность глоточной миндалины. Микробиологический состав носоглотки достаточно разнообразен. По данным ряда авторов (A. V. Talaat и соавт.; 1989; G. Cantella и соавт., 1989), инфекционный фактор влияет на степень гипертрофии аденоидных вегетаций. Ученые еще не пришли к единому мнению относительно того, какой именно фактор считать ведущим инфекционным агентом. Одни (З. М. Грекова, В. Р. Савин, 1977; И. М. Будник, 1998) полагают, что это стрептококки, другие — что стафилококки, третьи (Ю. А. Лоцманов и др., 1994; А. С.-У. Батчаев, 2002) говорят о сочетании патогенных и непатогенных форм стрептококков и стафилококков. Cantella и соавторы (1989) при микробиологическом исследовании ткани глоточной миндалины выявили 93 вида аэробных и 56 анаэробных микроорганизмов. Вместе с тем, по некоторым данным, различий в показателях обсемененности микробной флорой носоглотки больных и здоровых детей не существует. Есть также данные об отсутствии патогенных микроорганизмов в лимфоидной ткани в условиях острого воспаления. В последние годы появляются сведения о доминирующей роли Haemophilis influenzae, Streptococcus pneumonia, Moraxella catarrhalis в патогенезе гипертрофии и воспалительных изменений глоточной миндалины. Неоднозначно мнение о роли грибковой флоры в патогенезе гипертрофии и воспалении ткани глоточной миндалины.
Клинически аденоидит проявляется частыми насморками или заложенностью носа, кашлем, частыми простудными заболеваниями. При эндоскопическом осмотре определяется скопление патологического отделяемого в задних отделах полости носа и носоглотке. Возможны выделения из полости носа, а чаще — стекание отделяемого по задней стенке глотки (с развитием вторичного фарингита). Характерен кашель по утрам или после дневного сна. В ряде случаев аденоидит сопровождается экссудативным средним отитом (ЭСО) (в том числе и двусторонним). Особенно это актуально для детей дошкольного возраста, которые не жалуются на снижение слуха (а болевой синдром при ЭСО, как правило, не выражен).
Наиболее точной является эндоскопическая диагностика, которая позволяет оценить не только размер, но и расположение лимфоидной ткани в носоглотке, состояние глоточного устья слуховой трубы. На эндоскопической оценке степени перекрытия сошника лимфоидной тканью и основывается классификация степени гипертрофии аденоидных вегетаций:
1-я степень — лимфоидная ткань перекрывает сошник на 1/3;
2-я степень — лимфоидная ткань перекрывает сошник до 2/3;
3-я степень — лимфоидная ткань перекрывает сошник более 2/3.
В план консервативной терапии аденоидитов входит уменьшение явлений воспаления лимфоидной ткани, снижение сенсибилизации и повышение иммунологической реактивности организма.
Начинать консервативное лечение рекомендуется с элиминационной терапии, способствующей очищению полости носа и носоглотки от патологического содержимого. Для этого используются солевые растворы, муколитические препараты (при густом и вязком секрете). После этого применяются антисептические средства и/или препараты для местной антибактериальной терапии.
Антимикробные средства для местного воздействия на слизистые оболочки могут назначаться как часть комбинированного лечения, так и в виде монотерапии. Один из таких препаратов — октенисепт. Октенисепт обладает широким спектром антимикробного действия, эффективен в отношении аэробных-анаэробных и грамположительных/грамотрицательных бактерий, в том числе возбудителей внутрибольничных инфекций; микобактерий туберкулеза, хламидий, микоплазм, грибов рода Candida и дрожжеподобных, простейших, а также вирусов (герпеса, гепатитов В, С и Д; ВИЧ). Действие препарата начинается практически сразу же (через минуту) и длится в течение часа. Токсического действия препарат не оказывает, не всасывается через неповрежденную слизистую оболочку. В разведении 1:5 (1:6) не угнетает функцию мерцательного эпителия верхних дыхательных путей.
Нами была пролечена группа детей (50 человек — 100%) с различными формами аденоидита: острый аденоидит был выявлен у 43 (86%) детей, хронический — у 7 (14%) детей. Среди них было 34 (68%) мальчика и 16 (32%) девочек. Возраст детей колебался от 2 до 12 лет, средний возраст составил 5 лет.
Всем больным проводились:
Препарат октенисепт назначали в разведении 1:5 для промывания носоглотки 2 раза в день по 5–10 мл в каждую ноздрю на процедуру в качестве монотерапии. Анализ результатов применения препарата октенисепт через 1 мес выявил следующее.
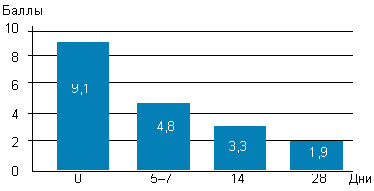 |
| Рисунок 1. Динамика балльной оценки симптомов у детей с аденоидитами |
До начала лечения все больные или их родители предъявляли жалобы на заложенность носа, наличие выделений (либо из полости носа, либо по задней стенке глотки), кашель, снижение слуха различной степени выраженности. Предлагалось оценить выраженность каждого из симптомов в баллах: 0 — симптом отсутствовал, 3 — симптом был выражен максимально. Из данных, представленных на рисунке 1, можно сделать вывод, что уже к 5–7-му дню использования препарата выраженность симптомов снизилась почти вдвое, к 14-му дню — была небольшой, а к 28-му дню — минимальной. Как видно из рисунка 2, дольше всего детей беспокоило снижение слуха (чаще всего проявляющееся заложенностью ушей, причем непостоянной, и связанной с интенсивным или неправильным отсмаркиванием ребенка), при этом заложенность носа, выделения и кашель почти отсутствовали.
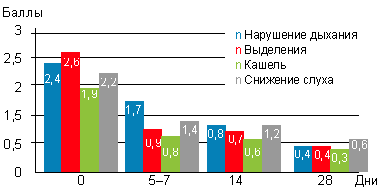 |
| Рисунок 2. Динамика жалоб, предъявляемых больными с аденоидитами (или их родителями) на фоне применения препарата октенисепт |
На фоне монотерапии препаратом октенисепт отмечено, что гнойные выделения почти полностью прекращались уже к 5–7-му дню лечения (рис. 3).
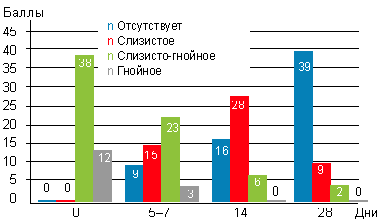 |
| Рисунок 3. Динамика отделяемого в носоглотке у детей c аденоидитами на фоне использования препарата октенисепт при эндоскопическом осмотре |
Важно изменение степени гипертрофии аденоидных вегетаций (рис. 4). До начала лечения у 32 детей (64%) выявлены аденоиды 2-й степени, у 18 детей (36%) — аденоиды 3-й степени. После курса лечения у 5 детей (10%) аденоиды сократились до 1-й степени, а аденоиды 3-й степени определялись только у 7 детей (14%).
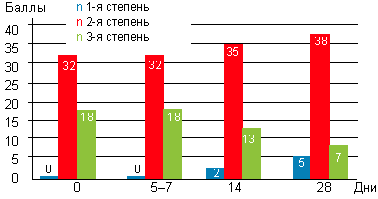 |
| Рисунок 4. Динамика размера аденоидных вегетаций у детей с аденоидитами при эндоскопическом осмотре |
На основании полученных данных (результаты клинического осмотра), а также опроса пациентов и их родителей можно сделать следующие выводы:
Все вышеизложенное позволяет рекомендовать препарат октенисепт для использования в качестве монотерапии аденоидитов у детей.
Е. Ю. Радциг, доктор медицинских наук
РГМУ, Москва
