Бандаж при пупочной грыже
Пупочная грыжа — это разновидность хирургической патологии, при которой фрагмент тонкой кишки или сальника выпячивается через пупочное кольцо за пределы передней брюшной стенки, где при неблагоприятном развитии он может быть ущемлён, что приведёт к развитию некроза пережатых тканей. Для профилактики, сдерживания или же предупреждения послеоперационных рецидивов этого заболевания применяется пупочный грыжевой бандаж.
Принцип действия
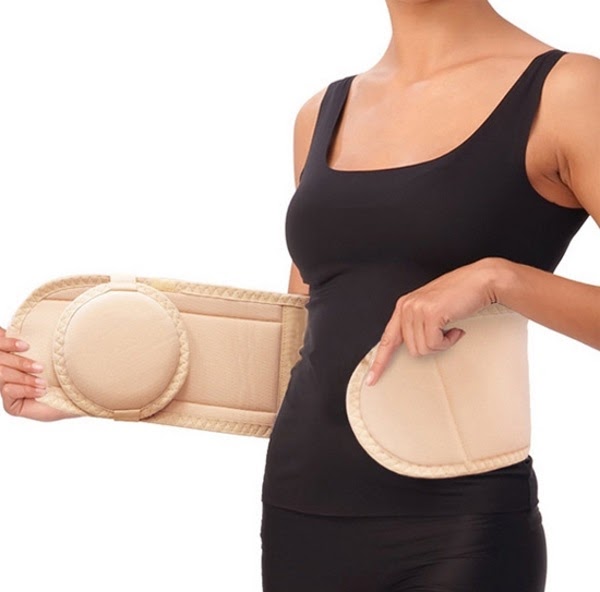
Бандаж при пупочной грыже позволяет удерживать в фиксированном положении мышцы передней брюшной стенки, тем самым препятствуя прохождению между ними тканей кишечника или сальника, с последующим образованием грыжевого мешочка. То есть, говоря другими словами, бандаж давит на область пупка и чисто механически не допускает возникновения ситуации, при которой под действием внутрибрюшного давления в пупочное кольцо будет вытеснена часть тканей брюшины.
Если грыжа уже сформировалась, то применение пупочного бандажа существенно снижает риск её увеличения и ущемления, хотя необходимости соответствующего лечения это не отменяет.
Показания к использованию
Ношение пупочного противогрыжевого бандажа может быть рекомендовано в двух основных ситуациях:
А вот с профилактическими целями (чтобы предупредить образование грыжи при поднятии тяжестей, ожирении и т. д.), гораздо лучше носить послеоперационные бандажи, которые демонстрируют более высокую эффективность. Также для профилактики пупочного грыжеобразования иногда рекомендуется использовать спортивные бандажи, но это отдельный тип изделия с особыми свойствами, которые подойдут только профессиональным спортсменам.
О противопоказаниях
Пупочный бандаж нельзя носить при обострении (ущемлении) грыжи — в этом случае нужно срочно обращаться к врачу. Также ношение бандажа может быть противопоказано при:
Окончательное решение о целесообразности использования бандажа при пупочной грыже принимается исключительно лечащим врачом.
Разновидности бандажей при пупочных грыжах
Пупочные противогрыжевые бандажи делятся на две группы: профилактические и лечебные. В отдельную группу можно отнести бандажи для новорождённых и детей грудного возраста.
Профилактические
Профилактические бандажи представляют собой широкий пояс (до 40 см высотой) с более плотной передней частью. Назначение такого бандажа: поддерживать тонус мышц брюшного пресса и не допускать образования грыжевого мешочка. Профилактические бандажи показаны для ношения в послеоперационный период после удаления (вправления) грыжи, а также рекомендуются лицам, выполняющим физически тяжёлую работу.
Лечебные
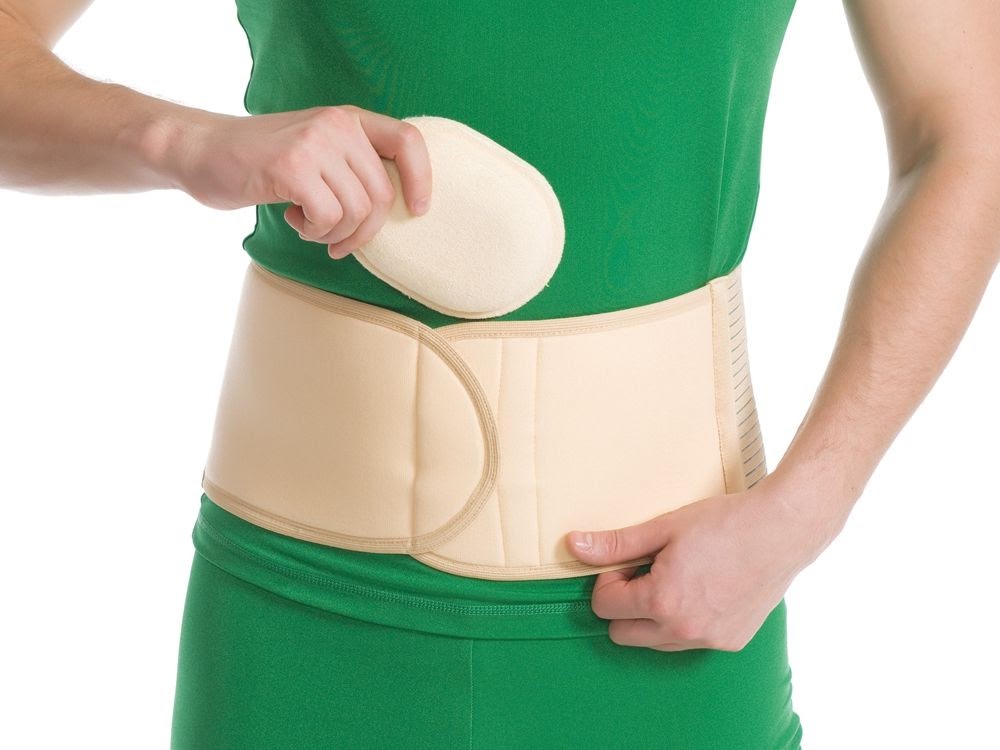
Лечебные бандажи устроены иначе — это более узкие пояса, на передней стенке которых находится специальная подушечка, называемая пелотом. Пелот должен располагаться напротив грыжевого образования и создавать на него небольшое давление (компрессию), не позволяя грыже увеличиваться и прогрессировать.
Для новорождённых и грудных детей

Бандажи для маленьких детей в целом похожи на лечебные бандажи — эластичный пояс небольшого размера, со специальной подушечкой, ограничивающей рост грыжи или вообще препятствующей её образованию.
Груднички, которые часто и громко плачут, особенно подвержены появлению пупочных грыж, поскольку мышцы живота у них ещё слабые и пупочное кольцо не полностью закрыто, а потому «наплакать» грыжу, перенапрягая переднюю брюшную стенку, они могут в два счёта. Ношение же бандажа поможет защитить ребёнка от подобной неприятности.
Если малыш уже успел «нарыдать» грыжу, то бандаж ему показан вдвойне из тех соображений, что детские пупочные грыжи часто проходят с возрастом сами по себе. Если врач не видит показаний для экстренной хирургической операции, то главная задача в этом случае — просто не допустить ущемления грыжевого мешочка, с чем отлично справиться детский пупочный бандаж.
Правила ухода за изделием
Пупочные бандажи нужно стирать вручную, лучше всего простым мылом. Рекомендуемая температура воды — 30-40⁰ C. После стирки изделию придают горизонтальное положение и сушат в расправленном виде естественным образом, без отжимания. Не рекомендуется сушить бандажи на батареях отопления, возле обогревателей и т. д.

Более подробную информацию о правилах ухода за конкретным типом изделия можно прочесть в инструкции по применению от производителя.
Как выбирать бандаж при пупочной грыже
Для выбора бандажа подходящего размера потребуется снять всего одну мерку: обхват талии. Делать это рекомендуется в положении лёжа, когда мышцы брюшной стенки расслаблены.
Высоту бандажа следует подбирать под собственный рост, чтобы изделие охватывало только зону живота, не заходя на грудную клетку или бёдра, поскольку это может снизить уровень компрессии, оказываемой на переднюю стенку брюшной полости.
Кроме этого, если бандаж будет носиться на протяжении всего дня, то лучше выбирать воздухопроницаемые модели, чтобы кожа живота не «задыхалась».
Несколько советов о правильном ношении
В заключении хочется напомнить, что бандаж не является средством лечения пупочной грыжи. Если подобная проблема возникла, то нужно как минимум показаться врачу-хирургу для оценки серьёзности ситуации. В ряде случаев, врачи оставляют грыжу «под наблюдением» и прописывают пациентам бандажирования пупочной зоны для минимизации риска обострений.
А ещё благоразумнее будет заранее побеспокоиться о защите своего пупка и не забывать пользоваться профилактическими бандажами, ведь предупредить проблему всегда проще, чем потом заниматься её решением!
Технологии внутрибрюшинной установки сетчатых имплантов при лечении послеоперационных грыж
Эти технологии обладают явными преимуществами перед другими : наиболее легкий послеоперационный и короткий реабилитационный периоды. Но и имеют один и очень важный для отечественной медицины недостаток – высокая стоимость вышеописанных сеток.
Принципиально существует 2 способа установки импланта.
1. Открытый способ.
Доступ к послеоперационной грыже и грыжевым воротам осуществляется снаружи через старый послеоперационный рубец. Грыжевой мешок вскрывается и производится вхождение в брюшную полость. Для фиксации сетки внутри брюшной полости, также как и при лапароскопической герниопластике, необходимо освободить пространство для сетки от спаечного процесса и расширить грыжевые ворота. В завершении операции производится ушивание грыжевых ворот.
В последнее время появился малотравматичный вариант данной операции. В этом случае используется сетка и фиксирующий инструмент специальной конструкции. Они позволяют ввести и подшить сетку через имеющийся грыжевой дефект, не расширяя его.
Преимущества метода:
Недостатки метода:
2. Лапароскопический способ.
Используя специальное лапароскопическое эндо-видео- оборудование, сетка вводится в брюшную полость через проколы в брюшной стенке и специальными инструментами фиксируется к ней изнутри фиксаторами разной конструкции (рассасывающиеся или нет скрепки, спирали, микровинты, стрелы и др.).
Преимущества метода:
Недостатки метода:
Инфицирование сетки после пластики грыж живота: оценка факторов риска и стратегия сохранения инфицированной сетки



Stefan Stremitzer, Thomas Bachleitner-Hofmann, Bernhard Gradl, Matthias Gruenbeck, Barbara Bachleitner-Hofmann, Martina Mittlboeck and Michael Bergmann
Резюме
Инфицирование сетки после протезирования грыж – серьёзное осложнение, которое обычно лечат удалением имплантата. Цель исследования – определить факторы риска, связанные с инфицированием сетки и оценить эффективность консервативной раневой терапии в сохранении инфицированной сетки.
Методы
Мы провели ретроспективный анализ 476 последовательно оперированных пациентов с послеоперационными грыжами, которым имплантировали сетку с 1 февраля 2000 по 28 февраля 2005 в нашем институте.
Результаты
У 31 из 476 (6,5%) больных развилась глубокая раневая инфекция с вовлечением имплантированной сетки. Мультивариантный анализ показал, что только время операции – значимый фактор риска, связанный с инфицированием сетки (p = 0.0038). В 17 (55%) случаях из 31 инфицированную сетку удалось сохранить благодаря консервативным мероприятиям. Наблюдали существенную связь между типом использованной сетки и возможностью её сохранения в условиях инфицирования. Консервативная терапия позволила сохранить 100% инфицированных полиглактин/полипропиленовых сеток, только 20% полипропиленовых и 23% PTFE/полипропиленовых сеток (p 20 cm у 11.8% больных. Среднее время до клинической атаки инфекции после операции составило 12 дней (2-42 дня). С момента нагноения раны назначали антибиотики широкого спектра на 7-14 дней, которые регулировали согласно антибиотикограмме (Табл.1).
Таблица 1. Бактериальный спектр.
Количество обследованных больных
Methicillin-resistant Staphylococcus aureus (MRSA), Peptostreptococci, Staphylococcus epidermidis
Факторы риска инфицирования сетки
Продолжительность операции – единственный фактор, влияющий на опасность инфицирования. Она нарастает статистически значимо каждые 15 минут. Такие факторы, как размеры грыжи, операция по поводу рецидива, дополнительные вмешательства во время грыжесечения, тип шва, дренаж, промывание раны, антибиотикопрофилактика, квалификация хирурга статистически значимо не отличались у больных с инфицированием сетки и без оного. Кроме того, у больных с нагноением не было существенной разницы в сравнении больных с чистыми ранами (6,5% или 30 из 465) или чисто-загрязнёнными (9,1% или 1 из 11). Касательно операционной техники, открытая операция более предрасполагала к инфицированию, чем лапароскопический доступ (7 против 0%), однако, эта разница статистически не значима.
Эффект консервативной терапии для сохранения инфицированной сетки
С того момента, как стало ясно, что удаление инфицированной сетки сопровождается увеличением продолжительности заболевания и вероятности рецидива, мы стали размышлять, можно ли сохранить сетку консервативными мероприятиями? Ключевым моментом стало использование вакуумной системы при ранах более 2см. Сетку удалось сохранить у 17 из 31 больных (55%), у остальных 14 (45%) пришлось удалить. Средняя продолжительность консервативной терапии составила 81 день (разброс=24-213).
Факторы, от которых зависит сохранение сетки
Безусловно, эти факторы нужно оценивать у больных – кандидатов на сохранение инфицированной сетки, выявляя тех, у кого её нужно удалять рано. Поэтому мы анализировали демографические и хирургические факторы у этих больных.
Все 13 инфицированных полиглактин-полипропиленовых сеток удалось сохранить консервативным лечением (100%). И только 3 из 13 политетрафлюороэтиленовых/полипропиленовых сеток (23%) и 1 из 5 полипропиленовых (20%)(p К списку публикаций
Как делают операцию по удалению пупочной грыжи
Заведующий отделением по оказанию платных медицинских услуг УКБ № 4, Кандидат медицинских наук, хирург высшей категории. Доцент кафедры факультетской хирургии 2 Сеченовского Университета
7 статей
Пупочная грыжа – пожалуй, одна из самых часто встречающихся разновидностей грыж передней брюшной стенки.
Предпосылкой для ее появления служит имеющееся у каждого из нас пупочное кольцо, через которое когда-то в утробе матери мы получали питание и кислород. Впоследствии оно закрывается и диаметр пупочного кольца не превышает нескольких миллиметров, но у некоторых людей этот процесс нарушается и возникает врожденная пупочная грыжа.
У большинства детей к двум годам грыжа проходит самостоятельно, но если этого не происходит до 5 лет – вероятно потребуется хирургическое устранение грыжи.
У взрослых пупочное кольцо расширяется при повышении внутрибрюшного давления, мы уже писали о факторах риска и механизме возникновения грыж. Очень часто пупочная грыжа появляется при диастазе прямых мышц живота при беременности или у пациентов с избыточной массой тела, когда пупочное кольцо растягивается вместе с белой линией.
У взрослых говорить о самостоятельном исчезновении грыжи не приходится, с учетом высокого (30%) риска ущемления и высокой летальности при его развитии – пупочная грыжа требует хирургического лечения.
Классификация пупочных грыж
Мы используем принципы классификации европейского герниологического общества (EHS).
Все пупочные грыжи можно разделить на малые, с размером пупочного кольца до 2 см, средние (2-4 см) и большие (>4 см).
Размер дефекта – основной параметр, который влияет на выбор варианта пластики при этих грыжах. Правильный выбор методики – основной способ снизить риск повторного появления (рецидива)грыжи.
Способы пластики

Рис. 1. При малых пупочных грыжах преимущества лапароскопической пластики менее очевидны: при небольшом размере дефекта ее вполне можно устранить из небольшого (1,5-2 см) местного доступа, не прибегая к лапароскопической технологии, достигая не менее хорошего результата.
Нужна ли сетка?
Пластика пупочной грыжи средних и больших размеров без применения сетчатого импланта на сегодняшний день неприемлема и ведет к высокому риску развития рецидива (20-45%).
При малых грыжах, до 2 см возможна пластика местными тканями, риск рецидива по данным мировой литературы при этом 4,1-6,6%. Мы выполняем пластику местными тканями только при совсем небольшом диаметре пупочного кольца, не превышающем 10 мм. Все остальные – только с дополнительным укреплением с помощью сетки. Размер импланта тоже зависит от размера дефекта: имплант должен перекрывать его примерно на 3 см в каждую сторону. Соответственно, минимальный размер используемой сетки – 6х6 см.
Современные сетчатые импланты (а мы используем «легкие» сетки) даже больших размеров никак не ощущаются пациентами и не снижают функциональные возможности передней брюшной стенки.
Как проводится операция?
Пластика при любой грыже состоит из нескольких этапов:
При пупочной грыже малых размеров, с размером дефекта до 10 мм, как мы уже говорили, достаточно сделать пластику местными тканями. Чаще всего используем ушивание край-в-край (операция Spitzy) или пластику по Мейо с созданием двойного слоя апоневроза.

Рис. 2. Операция Spitzy. Из Hernia Surgery by V. Schumpelick, G. Arlt, J. Conze, K. Junge. Georg Thieme Verlag, 2019

Рис. 3. Операция Мейо. Из Hernia Surgery by V. Schumpelick, G. Arlt, J. Conze, K. Junge. Georg Thieme Verlag, 2019
При грыжах с дефектом более 2 см считаем обязательным применение сетчатого импланта. Установить его можно в предбрюшинное, ретромускулярное пространство передней брюшной стенки или в брюшной полости. В последнем случае используются импланты со специальным покрытием, препятствующим контакту полипропилена, из которого состоит сетка, с органами брюшной полости для предупреждения спаечного образования спаек.

Рис. 4. Имплантация сетки в предбрюшинное пространство. Из Hernia Surgery by V. Schumpelick, G. Arlt, J. Conze, K. Junge. Georg Thieme Verlag, 2019
Имплантация сетки в любое из этих пространств возможна как открытым, так и лапароскопическим способом.

Рис. 5. Закрытие дефекта комбинированным имплантом с противоспаечным слоем из политетрафторэтилена (Teflon)
Послеоперационное восстановление
При открытой пластике небольших или лапароскопической – больших пупочных грыж, восстановление одинаково быстрое. Обычно пациенты выписываются на следующий день после операции с одним ограничением – не поднимать тяжести более 10 кг в течение первых 3 месяцев. Это связано с тем, что формирование рубца в зоне операции происходит как раз за этот период времени, и нагрузка на швы не должна превышать допустимых значений. Аэробные нагрузки (плавание, бег, велотренажер и т.д.) можно возобновить через несколько недель после операции.
Операция по ушиванию диастаза
Заведующий отделением по оказанию платных медицинских услуг УКБ № 4, Кандидат медицинских наук, хирург высшей категории. Доцент кафедры факультетской хирургии 2 Сеченовского Университета
7 статей
Сегодня мы поговорим о методах хирургической коррекции диастаза прямых мышц живота. Это не всегда «ушивание» и не только ушивание, особенно если речь идет о часто сопутствующей пупочной грыже или грыже белой линии живота. Скорее это реконструкция передней брюшной стенки, и подходить к ней нужно со всей ответственностью. Оптимально, если операцию при диастазе проводит хирург с большим опытом в лечении различных грыж (герниологии).
Причины появления и диагностика диастаза подробно рассмотрены нами в отдельной статье.

Как ушивают диастаз?
Существует несколько принципиально разных подходов к хирургической коррекции диастаза прямых мышц живота.
Чаще всего диастаз ушивается во время абдоминопластики нашими коллегами – пластическими хирургами. К сожалению, в подавляющем большинстве случаев они ограничиваются простым ушиванием белой линии (так называемая «пликация»), иногда двумя рядами швов.
Простая пликация «обычным» рассасывающимся шовным материалом грозит риском повторного появления диастаза (не говоря о грыже) в 40% случаев, по данным исследования, проведенного Van Uchelen и соавт [1]. Конечно, такие результаты не могут нас устраивать.
Пластика местными тканями без использования сетчатого импланта вполне допустима при небольшом диастазе, шириной до 40 мм и грыже с дефектом до 10 мм. Это доказано и рекомендовано в клинических рекомендациях Европейского герниологического общества (EHS). При пластике передней брюшной стенки мы используем в своей практике нерассасывающийся шовный материал последнего поколения, «якорного» типа (V-loc PBT), который, по нашему мнению, значительно надежнее традиционно используемых вариантов, и это с лихвой компенсирует его высокую стоимость.
Хорошие результаты демонстрирует ушивание диастаза с помощью тангенциальных швов, что мы используем в некоторых случаях.

Рис 1. Тангенциальные швы при открытом ушивании диастаза прямых мышц позволяют сделать рельеф передней брюшной стенки более плоским [2]
Диастаз более 40 мм или наличие грыжи с дефектом более 10 мм – показание к применению сетчатого импланта («сетки»).
Сетчатый имплант служит для укрепления ушитой белой линии и/или грыжевого дефекта. Бессмысленно просто закрывать ей диастаз, что я несколько раз с удивлением наблюдал у коллег – при таком варианте выпячивание белой линии после операции происходит вместе с сеткой, косметический результат этой операции – никакой.
Принципиально имплант можно разместить в различных слоях передней брюшной стенки:
Мы используем все варианты, выбирая оптимальный для каждой пациентки (пациента) в конкретной клинической ситуации. Исключая разве что вариант B – давно доказавший свою неэффективность.
Крайне редко используем расположение импланта в брюшной полости (интраабдоминально). Дело в том, что полипропилен (или полиэстер), из которого состоит сам имплант, не должен контактировать с органами брюшной полости – он вызывает массивный спаечный процесс, приводящий к спаечной кишечной непроходимости и другим угрожающим жизни осложнениям. Импланты для интраабдоминальной пластики имеют специальное противоспаечное покрытие с одной стороны, которое значительно увеличивает стоимость импланта, однако не всегда способно «защитить» органы. И если недавно это были единичные случаи, то сегодня все чаще и чаще в среде хирургов-герниологов раздаются голоса об отказе от этой методики. Я отказался от нее несколько лет назад, после того как дважды оперировал пациентов (из других клиник, и даже стран) с осложнениями. Да, это немного, но зачем подвергать пациента даже минимальному риску осложнений, которого можно избежать?

Рис. 2 Варианты размещения сетчатого импланта при пластике грыж и диастаза: A – над апоневрозом (onlay), B – вшивание в край дефекта (inlay), C – в подмышечном пространстве, D – в предбрюшинном пространстве (underlay preperitoneal), E – в брюшной полости (underlay intraperitoneal) [2].
Выбор оптимального слоя для расположения импланта зависит от многих факторов: от наличия и ширины дефектов апоневроза и степени диастаза – до индекса массы тела и состояния кожи пациентки. Каждый из вариантов имеет свои преимущества и недостатки, мы выбираем его совместно с пациенткой на консультации.
Лапароскопическая или открытая операция?
Открытые операции мы выполняем только при наличии избытка кожи и ее выраженных изменений, когда ушивание диастаза выполняется вместе с абдоминопластикой (удалением избытка кожи и «натягиванием» кожно-жирового лоскута). Обычно работаем вместе с пластическим хирургом, на наш взгляд такая командная работа дает оптимальный результат.
Впечатления нашей пациентки после такой операции Вы можете посмотреть в ее видеоблоге (ссылка на видеоотзыв). Она живет в Великобритании, но оперировали мы ее в Москве.
В остальных случаях отдаем предпочтение малоинвазивным вариантам пластики диастаза прямых мышц живота. Разновидностей этих операций тоже несколько:
Большинство коллег выполняет лапароскопическую пластику, работая из брюшной полости. Не лучший вариант, на наш взгляд:

Внешний вид живота после лапароскопической(из брюшной полости) пластики диастаза, выполненной в сторонней клинике.
При ушивании белой линии из брюшной полости, но выполняется «изнутри кнаружи». Это неминуемо приводит к формированию «киля» или «плавника» из сложенной пополам белой линии, которая выпячивается наружу. У худых пациенток это видно невооруженным взглядом, у других – если присмотреться
Нет диссекции кожно-жирового лоскута. Это приводит к его деформации при ушивании, а пупок становится щелевидным, что не всегда устраивает пациенток.
Расположение сетчатого импланта в брюшной полости, что, как уже обсуждалось, может привести к специфическим осложнениям
Улучшить косметический результат такой операции можно с помощью так называемых «кулисных» швов, когда мы «собираем» избыток белой линии при наложении шва. Но проблема с деформацией кожи и пупка и при этой технике остается.
Мы отказались от этой методики, и выполняем лапароскопическую (а точнее – эндоскопическую) пластику передней брюшной стенки другим способом, работая в толще слоев передней брюшной стенки. Это безусловно технически сложнее, операция длится дольше, но результат того стоит. При этом методе я ушиваю белую линию «снаружи внутрь», пряча избыток белой линии в толщу передней брюшной стенки. Это особенно важно у худых пациенток, у которых любая деформация брюшной стенки будет видна, как на ладони.
На сегодняшний день в большинстве случаев мы выбираем именно эту технологию лапароскопического устранения диастаза и грыжи – как с сеткой, так и без нее.
Реабилитация

3. Внешний вид живота на следующий день после эндоскопической пластики диастаза и пупочной грыжи. Обратите внимание на полное отсутствие «киля» и деформации зоны пупка у этой миниатюрной девушки
В подавляющем большинстве случаев пациенты проводят в клинике 2-3 дня. Дальнейшая реабилитация проходит в домашних условиях, с периодическими контрольными осмотрами оперировавшего хирурга, готов ответить на вопросы пациентов по телефону (или WhatsApp) в круглосуточном режиме в любой день.
Подробно о реабилитации мы поговорим в другой статье, здесь приведем лишь основные принципы:
Первый месяц после операции:
Обязательное ношение послеоперационного бандажа и компрессионного белья, практически круглосуточно
Минимальная, но ежедневная физическая нагрузка, в основном это упражнения на растяжку мышц туловища, рук и ног, сгибания-разгибания в голеностопном и коленном суставах, подъемы на носки, можно начинать упражнения для укрепления мышц тазового дна. Прогулки обязательны, но на небольшие дистанции.
Следите за осанкой, старайтесь держать спину и голову прямо
Диета должна содержать достаточное количество клетчатки (25-30 г/сутки) и воды (не менее 1,5 л) для профилактики запоров
Ограничения по подъему тяжестей 3-5 кг в этот период, при том нужно соблюдать правильную технику – с прямой спиной
Второй и третий месяцы после операции
Бандаж можно снимать на ночь, днем желательно его носить, особенно если еще иногда беспокоят боли в области операции
Можно увеличить физическую активность, возможен подъем тяжестей 5-10 кг с соблюдением тех же принципов.
Прогулки без ограничений, из аэробных нагрузок идеально плавание
Упражнения понемногу можно усложнять, включая упражнения Кегеля, вакуум, «кошка», а с 3 месяца – уже можно (и нужно) делать планку и другие упражнения для укрепления мышц так называемого «кора».

С четвертого месяца после операции пациенты ведут обычный образ жизни, возобновляется возможность выполнения практически любых упражнений, в том числе упражнений на мышцы брюшного пресса, которые были под запретом задолго до операции. Это позволяет окончательно восстановить прежний внешний вид живота, практически вернуть его в состояние «до беременности».
Буду рад ответить на Ваши вопросы по электронной почте alexander@natroshvili.ru или WhatsApp +79955000324
С более подробной информацией о лечении диастаза вы можете ознакомиться здесь.
Van Uchelen JH, Kon M, Werker PM: The long-term durability of plication of the anterior rectus sheath assessed by ultrasonography. Plast Reconstr Surg 2001;107(6):1578–1584.
Hernia Surgery, edited by Yury W. Novitsky. Springer, 2016
Abdominal Core Surgery Rehabilitation Protocol, version date 10-14-2020





